Kiefergelenksbeschwerden
Neue Behandlungsansätze mit MRT-Diagnostik und Stammzelltherapie
Das Prof. Stehling Institut für Bildgebende Diagnostik und das ANOVA Institute for Regenerative Medicine haben in einem gemeinsamen Projekt neue Diagnose- und Behandlungsansätze für ein bisher nur unbefriedigend gelöstes medizinisches Problem entwickelt: Das chronisch schmerzhafte Kiefergelenk.
Auf Grund der Komplexität der Kiefergelenke und seiner vielfältigen Krankheitsprozesse leiden Patienten meist chronisch, teilweise über Jahrzehnte an Schmerzen und Funktionseinschränkungen ohne adäquate medizinische Hilfe zu finden. Das war für uns die Motivation, moderne Diagnose- und Therapiemethoden zu bündeln, um Patienten mit Kiefergelenksbeschwerden einen effektiven Ansatz zur Behandlung ihrer Beschwerden zur Verfügung zu stellen.
Die Kiefergelenke
Ursache für vielfältige Beschwerden
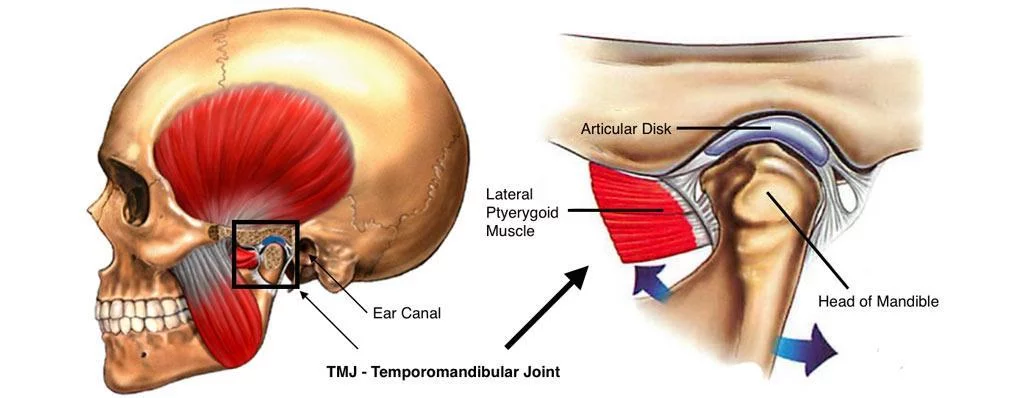
Die Kiefergelenke (Temporomandibulargelenk - TMG) sind die beidseitigen Scharniergelenke, durch die der Unterkiefer am übrigen Schädel beweglich befestigt ist. Die Beweglichkeit des Unterkiefers ermöglicht das Kauen und Sprechen.
Durch die starken Kaumuskeln ist das Kiefergelenk starken Kräften ausgesetzt, die, insbesondere bei Asymmetrien im Kiefer- und Zahnbereich zu mechanischen Fehlfunktionen und beschleunigtem Verschleiß führen können.
Bei einem Kiefergelenksyndrom bemerken die Patienten intermittierende Schmerzen im Gelenk vor dem Ohr oder in den Muskeln um das Gelenk herum, wenn sie sprechen oder kauen. In schweren Fällen können Patienten den Mund nicht mehr richtig öffnen und das Kauen ist nicht mehr möglich: Die Nahrung wird ungekaut geschluckt oder die Patienten nehmen nur noch flüssige Nahrung zu sich.
Die komplexe Struktur und Funktion der Kiefergelenke wird auch von Ärzten oft nur unzureichend verstanden. Das Gelenk hat vier Hauptkomponenten: Knochen (mit Knorpel), Discus, Muskeln und Bänder. Krankhafte Veränderungen von Muskeln und Bändern werden selbst von erfahrenen Ärzten oft übersehen.
Dynamische MRT der Kierfergelenke
Die dynamische MRT der Kiefergelenke zeigt pathologische Veränderungen im Frühstadium auf, so daß eine effektive Behandlung eingeleitet werden kann.
Erkrankungen von Knochen, Knorpel und Discus articularis
Zunächst hat auch das Kiefergelenk, wie jedes andere Gelenk, einen Knorpelüberzug der das Gelenk umgibt. Dieser Gelenkknorpel sorgt für die Gleitfähigkeit des Gelenks und als Schutzpolster für die darunterliegenden Knochen, wo diese als Gelenk aufeinandertreffen.
Darüber hinaus gibt es, wie im Knie, einen natürlichen Abstandshalter im Gelenk, der als "Diskus articularis" (Gelenkscheibe des Kiefergelenks) bezeichnet wird. Dabei handelt es sich um eine Struktur, die dem „Meniskus“ im Knie ähnelt, die sich beim Öffnen und Schließen des Kiefers in mit dem gelenksbildenden Unterkieferköpfchen mitbewegt und hilft, die immensen Belastungen, die beim Kauen entstehen können, gleichmäßig zu übertragen und damit das Gelenk schützt.
Wie bei jedem anderen Gelenk im Körper kann auch im Kiefergelenk der Knorpel und/oder der Discus durch Abnutzung verletzt oder beschädigt werden, was zu schmerzhaften Verschleißerscheinungen – Arthrose – führt.
Behandlungsoptionen
Während bei anderen Gelenken der Gelenksersatz durch eine Endoprothese (künstliches Gelenk) heute standard ist, ist dies beim Kiefergelenk schwierig und mit unbefriedigenden funktionellen Ergebnissen verbunden.
Stamzelltherapie bei Kiefergelenksarthrose
Eine moderne Behandlungsoption von Kiefergelenksverschleiß ist der Einsatz von Stammzellen. Diese können Knorpel und Discus articularis regenerieren, zumindest aber das Fortschreiten der Arthrose verlangsamen, so daß ein Gelenksersatz hinausgezögert werden kann.
In Kooperation mit dem ANOVA Institute für Regenerative Medicine können Stemmzellbehandlungen von Kiefergelenken durchgeführt werden. ANOVA IRM ist die erste und zur Zeit einzige Institution in Deutschland, die über eine offzielle Genehmigung zur Herstellung von und Behandlung mit entsprechenden Stammzellprodukten verfügt.
Erkrankungen von Muskeln und Bändern
Eine weitere wichtige Komponente des Kiefergelenks sind die Muskeln, die es bewegen. Beim Kauen müssen diese Muskeln auf Millisekunden genau getaktet zusammenarbeiten, um das Öffnen und Schließen sowie die seitlichen Mahlbewegungen der Zähne zu ermöglichen. Durch Über- oder Fehlbelastung kann es dazu kommen, dass die Biomechanik der Muskeln gestört wird, u.a. durch Muskelkrämpfe – dauerhafte Kontraktionen von Muskelanteilen, oder durch Muskelfaserrisse und assoziierte Entzündungen. Diese gestörten Muskelanteile werden auch „Triggerpunkte“ genannt. Wie in anderen Muskeln, sind diese Veränderungen mit erheblichen Schmerzen assoziiert.
Auch die Sehnen, über die die Muskeln an den entsprechenden Knochen ansetzen, können durch Über- und Fehlbelastung Risse, degenerative Veränderungen und Entzündungen entwickeln, die zu Schmerzen und einer gestörten Biomechanik führen.
Bänder stabilisieren das Gelenk, indem sie es führen und übermäßige Bewegungen verhindert, für die es nicht ausgelegt ist. Das Kiefergelenk hat viele Bänder, die oft bei der Behandlung von Kiefergelenksbeschwerden nicht berücksichtig werden.
Die letzten beiden Schlüsselkomponenten, die Muskeln und Bänder, werden von Ärzten oft übersehen, obwohl sie der Schlüssel zu einer erfolgreichen Therapie von Kiefergelenksbeschwerden sind.
Behandlungsoptionen
Gezielte physiotherapeutische Maßnahmen können am Kiefergelenk Wunder bewirken. Dazu ist zunächst eine ausführliche Diagnostik notwendig, die mittels dynamische MRT und zahnärztlicher Untersuchung der Kiefergelenke, der Ober- und Unterkiefer und der Zähne stattfindet.
Die phasiotherapeutische Behandlung sollte dann durch einen auf die Kiefergelenke spezialisierten Experten erfolgen, um eine rasche Linderung der Beschwerden und Funkktionsverbesserung zu bewirken.
Stamzelltherapie bei Kiefergelenksarthrose
Auch Muskeln, Sehen und Bänder können von einer Stammzellbehandlung profitieren. Dies ist im Einzelfall zu entscheiden. Insbesondere bei entzündlichen Veränderungen und bei Verlust der Muskelmasse (Atrophie) kann eine Stammzelltherapie helfen.
Präzise Diagnostik ist der Schlüssel zum Verständnis von Kiefergelenksbeschwerden - und ihrer erfolgreichen Behandlung
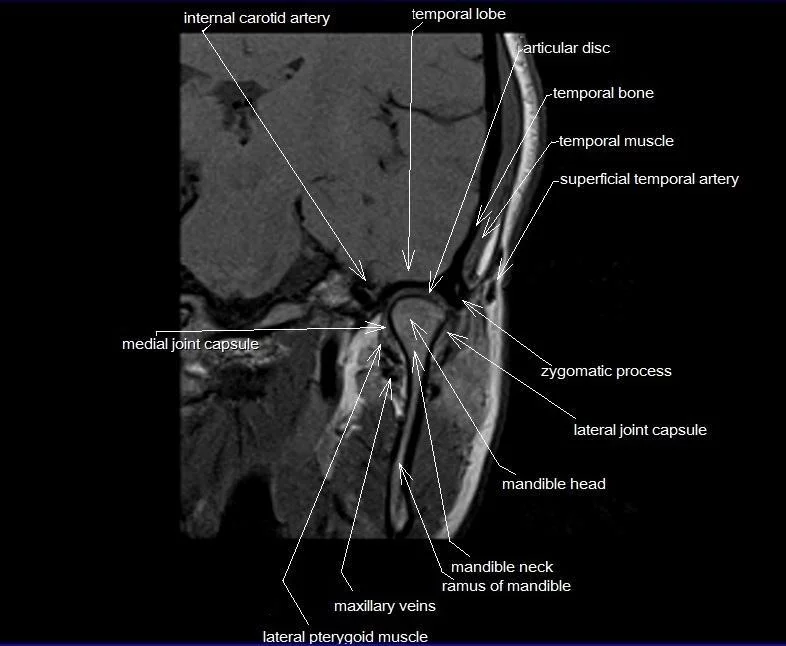
Die Kernspintomographie (MRT - Magnetresonanztomographie) ist der Schlüssel zur präzisen Diagnostik von Erkrankungen der Temporomandibulargelenke (TMG). Im Gegensatz zu Röntgenaufnahmen und Computertomographie (CT), die lediglich die knöchernen Strukuren der TMG darstellen, liefert die MRT ausführliche Informationen über alle anatomischen Elemente der TMG, wobei insbesondere die Abbildung des Discus articularis, der Bänder und der Gelenkkapsel, sowie der Muskeln und Sehen des TMG eine wichtige Rolle in der Diagnostik spielen.
Allerdings gibt es weltweit nur wenige Spezialisten, die in der Lage sind, die TMG mit MRT zu untersuchen und diese komplexen Daten auszuwerten. Dr. Markus Sens ist einer dieser Experten und hat sich über die letzten Jahrzehnte intensiv mit der Diagnostik und Therapie der TMG auseinandergesetzt.
Dynamische MRT der Kierfergelenke - Im Detail
State-of-the-Art Diagnostik zeigt krankhafte Funktionszustände der Kiefergelenke in Bewegungsstudien
Die MRT ermöglicht jedoch noch mehr. Mit dynamischen Untersuchungstechniken kann die komplexe Bewegung des TMG beim Öffnen und Schließen des Mundes in real-time dargestellt werden. Dabei kann insbesondere die Bewegung des Discus articularis beurteilt werden, der bei Erkrankungen des TMG oft missgebildet und verlagert ist.
Ein Beispiel einer solchen dynamischen MRT zeigt Abbildung a). Die MRT-Aufnahmen wurden in enger zeitlicher Abfolge beim Öffnen und Schließen des Mundes aufgenommen. Die Bewegungsstudie zeigt im Detail die Vorwärtsverlagerung des Kiefergelenkköpfchens aus der Gelenkgrube auf den Tuberculus articularis, wobei die Gleitbewegung durch den Discus articularis begleitet wird. Insgesamt stellt die Mundöffnung im Normalfall also nicht nur eine Drehung im TMG dar, sondern auch eine Translation nach vorne. Dies macht eine effektive Mahlbewegung der Zähne erst möglich.
Stammzell-Therapien ermöglichen Schmerzreduktion, bessere Funktion und Regeneration der Kiefergelenle ohne OP
Zwischenzeitlich haben vielfältige wissenschaftliche Studien gezeigt, dass Stammzelltherapien erfolgreich eingesetzt werden können, um den Verschleiß der Temporomandibulargelenke - auch Osteoarthitis genannt - zu behandeln. Eigentlich ist dies keine Überraschung, denn Stammzellen werden auch in anderen Gelenken schon seit Jahren erfolgreich zur Behandlung der Arthrose eingesetzt.
In einer 2020 veröffentlichten Studie aus dem Klinikum Hamburg Eppendorf konnten deutsche Wissenschaftler zeigen, dass mesenchymale Stammzellen (mesenchymal stromal cells – MSC), die, zusammen mit oder ohne Hyaluronsäure, in arthrotisch veränderte Kiefergelenke eingespritzt wurden, einen statistisch signifikanten positiven Effekt auf die Regeneration des Gelenkknorpels in den damit behandelten TMJ bewirkt. Bemerkenswert dabei war, dass die Regeneration des Gelenkknorpels schon durch eine einzige Behandlung signifikant positiv beeinflußt werden konnte.
Allerdings sind Stammzellen nicht gleich Stammzellen. Am häufigsten untersucht sind bisher sogenannte mesenchymale Stammzellen, deren entzündungshemmende (antiinflammatorische) und regenerative Effekte in Tiermodellen, aber auch in ersten klinischen Studien wissenschaftlich nachgewiesen wurden.
Auch Knochenmarksstammzellen, die als Knochenmarkskonzentrat aus dem Beckenknochen gewonnen werden können, werden seit Jahren zur Behandlung der Arthrose, z.B. der Schulter-, Hüft- und Kniegelenke, erfolgreich eingesetzt. Neuere Studien zeigen, dass sie auch bei der Arthrose der TMG wirksam sind.
Schon 2017 konnten u.a. Zaki und Kollegen zeigen, dass Knochenmarksstammzellen in Fällen einer experimentell induzierten Arthritis der Kiefergelenke bei Versuchstieren zu einer weitgehenden Entzündungsfreiheit und Normalisierung der TMJ führen können. Verantwortlich hierfür ist die ausgeprägte anti-inflammatorische Wirkung der Stammzellen und die durch sie induzierte Regeneration des Gelenkknorpels und des Discus articularis.
ANOVA Institute for Regenerative Medicine
Deutschlands erste Institution mit einer Herstellungserlaubnis für mesenchymales Stammzellsekretom
Der neueste Ansatz ist die Verwendung des sogenannten "Stammzellsekretoms", von Experten auch als Stammzelltherapie 2.0 bezeichnet. Dabei werden die Stammzellen im Labor, außerhalb des Körpers, dazu angeregt, große Mengen ihres Sekretoms abzusondern. Dieses Sekretom ist der aktive Wirkstoff von Stammzellen, mit deren Hilfe sie ihre entzündungshemmende und regenerative Wirkung ausüben. Das Sekretom enthält hunderte bioaktiver Substanzen, Zytokine und mikroRNAs, über die die Stammzellen wirken. Die ursprüngliche Vorstellung, daß in den Körper applizierte Stammzellen beschädigte oder tote Zellen des Körpers ersetzen ist heute überholt.
Der Vorteil der Behandlung mit Stammzellsekretom: Es ist zellfrei und somit leicht zu lagern. Außerdem ist die bei Stammzellbehandlungen oft befürchtete Bildung von Tumoren damit ausgeschlossen.
In einer 2019 veröffentlichen Studien konnten Zhang und Kollegen zeigen, daß von mesenchymalen Stammzellen sezernierte Exosomen, ein Teil des Stammzellsekretoms, eine effektive Behandlungsmethode für osteoarthrotische Veränderungen des Temporomandibulargelenks darstellen.